1月担当医表と年始・休診のお知らせ
2025.12.28更新
12/29(月)~1/4(日)・12(月)は休診とさせていただきます。
尚、年始明けの1/5(月)は混雑が見込まれます。
当院は、現在、時間帯制の予約枠を設けておりますが、完全予約制ではなく、来院順でのご案内となります。
混雑時はお待ち頂く場合がございますので、時間に余裕をもってのご来院をお願い致します。
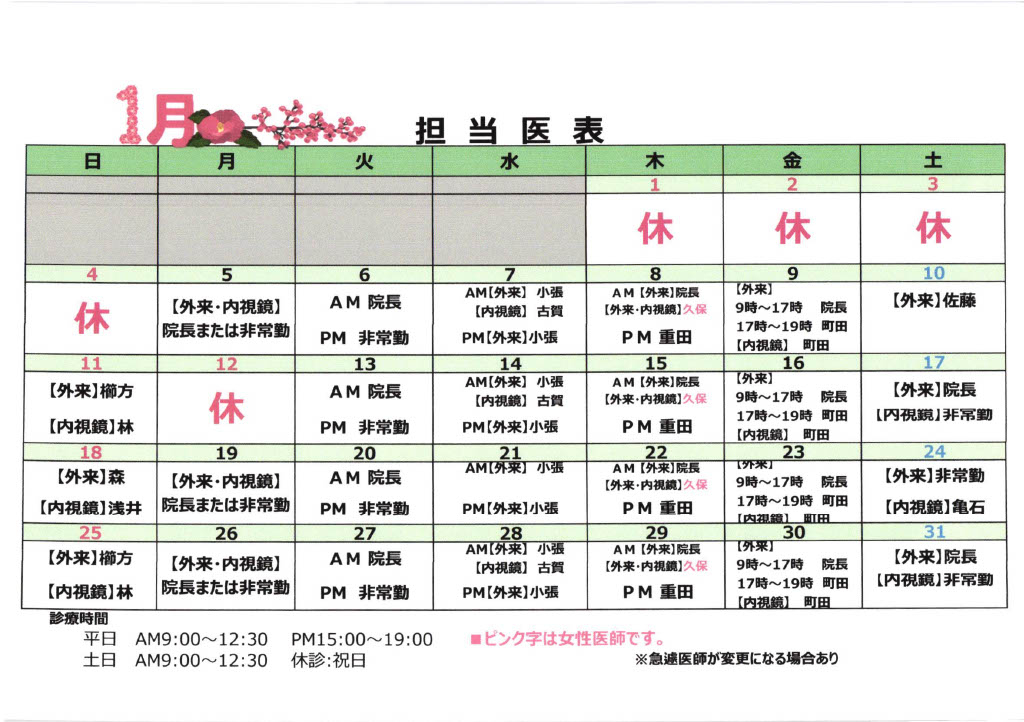
★急遽、医師が変更になる場合もありますので、ご理解の程よろしくお願い致します。
2025.12.28更新
12/29(月)~1/4(日)・12(月)は休診とさせていただきます。
尚、年始明けの1/5(月)は混雑が見込まれます。
当院は、現在、時間帯制の予約枠を設けておりますが、完全予約制ではなく、来院順でのご案内となります。
混雑時はお待ち頂く場合がございますので、時間に余裕をもってのご来院をお願い致します。

★急遽、医師が変更になる場合もありますので、ご理解の程よろしくお願い致します。
2025.12.28更新
【1月の疾患啓発】
当院「仁愛堂クリニック」が属する医療法人社団 俊爽会では患者様の健康意識を高め、健康寿命を伸ばしていただくための取り組みを行っております。
1月の取り組みは、
「禁煙外来」「呼吸機能検査」
です。
◆禁煙外来
「やめたいけど、なかなかやめられない・・・。」そんな方のために、当院では禁煙外来を行っております。
医師が一人ひとりの状況に合わせてサポートし、お薬を使いながら、無理なく禁煙を目指します。
喫煙習慣は「ニコチン依存症」という病気と考えられています。そのため、一定の条件を満たせば、だれでも健康保険を使って禁煙治療を受けることができます。
健康のために、まず一歩踏み出してみませんか?
◆呼吸機能検査(スパイロメトリー)
スパイロメトリー(呼吸機能検査)を行うことにより肺年齢や肺活量などを確認することが出来ます。喫煙する方、喘息の方、慢性的に咳・痰が出る方にお勧めです。
今ならキャンペーン価格で検査できるので、興味のある方は、電話もしくは近くのスタッフにお声がけ下さい。
スパイロ(呼吸機能検査) キャンペーン価格
3850円 → 3500円(自費)
★今よく耳にするCOPDについて・・・
慢性閉塞性肺疾患(COPD)の治療において、禁煙は最も重要で、いつから始めても進行を遅らせることができます。禁煙することで、たばこによる肺のダメージが回復し、肺機能の低下を抑えることができます。また、禁煙すると、咳や痰などの不快な症状が消えていくとともに、息切れも改善します。
COPDの治療には、禁煙のほかにも、薬物療法、運動、感染予防などがあります。呼吸困難が強い場合は、栄養指導、酸素療法、換気補助療法など包括的な管理を行います。
禁煙を成功させるには、次のような方法があります。
• 禁煙補助剤や、医療機関の禁煙外来を活用する
• 仕事が多忙でなくストレスの少ない時期、お酒の席がない時がおすすめの禁煙開始日
• すっぱりやめる。徐々に本数を減らすと失敗しがち
• 家族や職場で禁煙宣言をする
• お酒を飲みに行くことを控える
• 外食時はたばこを吸わない人の隣に座る
たばこは、COPDのほかにもがん、心筋梗塞、脳血管疾患など、多くの疾患に悪影響をおよぼします。
『喫煙は肺がん、肺気腫のリスクになります。
一緒に禁煙を目指しましょう!』

身近に接する私たちと共に始めよう!!
健康意識改革!!
健康や病気について学べるクリニック
総武線平井駅北口から徒歩4分 仁愛堂クリニック
2025.12.27更新
こんにちは!受付スタッフの齋藤です(@_@)
この間各クリニックで忘年会をやりました( ^^) _U~~☆彡
いつもは和食が多めですが、今回はイタリアン!




美味しい食事をいただきながら、他のクリニックの方と情報共有をしたりしてとても楽しい時間を過ごしました!(^^)!
私は今年の3月に入職して、働き始めたばかりの頃は患者様や周りのスタッフに迷惑ばかりかけて、とにかく勉強の1年でした!!!
皆さんはどんな1年でしたか??
楽しい1年でしたか?それとも辛くて厳しい1年でしたか?
来年、皆さんにとって素敵な1年になるように祈っています(‘◇’)ゞ
年末年始だからといって暴飲暴食せずお腹8分目で、夜更かししないように
過ごしましょうね!!!!
最後まで読んでいただきありがとうございます!
健康や病気について学べるクリニック
総武線平井駅北口4分 仁愛堂クリニック
2025.12.21更新
疲れやすい、朝起きるのがつらい、階段で息が切れるといった症状は、貧血のサインであることがあります。
貧血は自覚症状が出にくく、気づかないうちに進行していたり、健診で初めて指摘される方も少なくありません。
今回は貧血についてお話しさせていただきます。
◆貧血ってどんな状態?
貧血とは、血液の中で酸素を運ぶ**「ヘモグロビン(鉄分を含む赤血球の成分)」が少なくなった状態です。 体の中に酸素が行き渡らなくなるため、いわば「体全体が酸欠(ガス欠)」**になってしまっている状態といえます。
◆ なぜ起こるの?(主な原因)
大きく分けて3つのパターンがあります。
• 材料不足: 鉄分やビタミンなど、血液を作るための栄養が足りない(食事の偏り、無理なダイエット)。
• 出血: ケガだけでなく、月経(生理)や胃腸からのじわじわとした出血。
• 骨髄の不調: 血液を作る場所がうまく働かなくなったり、他の病気が影響したりしている。
◆こんな症状はありませんか?
「ただの疲れ」と思われがちですが、貧血が進むと以下のようなサインが出ます。
• 体のだるさ、疲れやすさ
• 動悸(ドキドキする)、息切れ(階段の上り下りなどで顕著)
• 立ちくらみ、めまい、頭重感
• 顔色が悪い(まぶたの裏が白っぽくなる)
• 爪が弱くなる、氷を無性に食べたくなる(鉄分不足の特徴)
◆ 検査について
まずは血液検査を行います。
• 血液の濃さ(ヘモグロビン)だけでなく、**「鉄分の蓄え(フェリチン)」**がどれくらいあるかを確認します。
• 必要に応じて、どこからか出血していないか「便」や「尿」の検査を追加することもあります。
◆ 治療の方法
原因に合わせて、体内のバランスを整えます。
• 鉄剤の服用: 鉄分不足の場合は、お薬で補います。飲み始めてすぐに楽になることも多いですが、「貯金(貯蔵鉄)」をしっかり増やすために、数ヶ月続けることが大切です。
• 原因の治療: 胃腸の病気や婦人科系の病気が原因の場合は、そちらの専門的な治療も並行して行います。
◆日常で気をつけること(予防と対策)
食事は「しっかり食べる」ことが基本です。
• 鉄分を多く含む食品を: レバー、赤身の肉・魚、あさり、小松菜、ほうれん草など。
• 吸収を助ける工夫: **ビタミンC(果物や生野菜)**を一緒に摂ると、鉄分の吸収が良くなります。
• お薬の飲み合わせ: 緑茶やコーヒーに含まれる「タンニン」は鉄の吸収を妨げると言われていましたが、最近は食事の時ならあまり気にしなくて良いとされることも多いです。主治医の指示に従いましょう。
• 極端な食事制限を避け、3食規則的にバランスよく摂取することが鉄・たんぱく質・ビタミン類の不足を防ぎます。
《メニュー作成時のポイント》
• ヘム鉄源
*赤身肉(牛もも・豚もも)、レバー、赤身魚(カツオ・マグロ・イワシ・あさり缶)を1日1〜2品。
• 非ヘム鉄源
*大豆製品(豆腐・納豆・厚揚げ・高野豆腐)、ひじき、小松菜・ほうれん草など青菜を毎食どれか1品。
• 吸収促進
* 同じ食事内にビタミンC源(柑橘・キウイ・ブロッコリー・パプリカなど)を組み合わせる。
• 継続しやすさ
* 毎日レバーが難しい場合は、豆腐・厚揚げ・卵・鉄強化乳製品・あさり缶などを「お助け食材」としてローテーション。
★お薬による治療とあわせて、鉄分を意識した食事を心がけることも、貧血改善につながります。
◆その他
貧血は「体が少し休んで」と出しているサインです。お薬で数値が良くなっても、自己判断で中断するとすぐに「貯金」が底をついて再発してしまいます。根気よく治していきましょう。
気になる症状がある方や、健康診断で貧血を指摘された方は、我慢せずに早めにご相談下さい。
当院では検査から治療まで対応しておりますので、お気軽に受診して下さい。
~~ 医療法人社団 俊爽会 理事長 小林俊一 日本内科学科 総合内科医 監修 ~~
健康や病気について学べるクリニック
総武線平井駅北口から徒歩4分 仁愛堂クリニック
2025.12.13更新
こんにちは(^^
 事務スタッフです
事務スタッフです
私は食べることが大好きなので最近の食べたもの達の紹介です








錦糸町にある“桂林”はよく行きます!!
休日は終日並びます(´;ω;`)
最近は風邪症状の方が多くなってきています。
感染対策をし、体調管理には
気を付けましょう☆彡
最後までお読みいただき、ありがとうございました!
健康や病気について学べるクリニック
総武線平井駅北口徒歩4分 仁愛堂クリニック
2025.12.06更新
『今は健康診断のシーズンですね!
皆さん、尿検査や血液検査の結果をしっかり確認されてますか?
「特に症状はないから大丈夫」と思っていても、腎臓の異常は自覚症状が出にくく、気づかないうちに数値が悪くなっていることがあります。
腎臓は早めの対応がとても大切です。
今回は、腎臓のお話をさせていただきます。』
腎機能障害・腎機能低下とは?
「腎機能障害」や「腎機能低下」とは、体内の老廃物や余分な水分を排泄し、体の恒常性(バランス)を保つという腎臓の重要な働きが、何らかの原因で弱くなっている状態を指します。進行すると**慢性腎臓病(CKD)と診断され、透析が必要になる場合もあります。
1. 腎臓の働き
腎臓は握りこぶし大の臓器で、背中の腰より少し上あたりに左右1つずつあります。
主な働きは以下の通りです。
• 老廃物と余分な水分の排泄(尿の生成): 血液をろ過し、代謝によって生じた尿素やクレアチニンなどの老廃物や、摂りすぎた塩分、水分などを尿として体外に出します。
• 血圧の調整: 体内の水分量や塩分量を調整したり、血圧を上げるホルモンを分泌したりして血圧をコントロールします。
• 電解質・酸塩基平衡の調整: 体内のナトリウム、カリウム、リンなどのミネラル(電解質)の濃度を一定に保ち、pH(酸性・アルカリ性のバランス)を調整します。
• ホルモンの産生: **赤血球を作るホルモン(エリスロポエチン)や、骨を丈夫にするビタミンDを活性化するホルモンを作り出します。
腎機能障害の特徴と分類
腎機能の低下が3か月以上続いている状態を慢性腎臓病(CKD: Chronic Kidney Disease)と呼びます。

慢性腎臓病(CKD)は、腎機能(eGFR)と尿検査(たんぱく尿)の結果によってステージ(病期)が分類されます。このステージが進むと、末期腎不全となり、腎代替療法(透析や腎移植)が必要になります。
2. 腎臓の機能が弱ってしまう原因は?
腎機能障害の最も大きな二大原因は、糖尿病と高血圧などの生活習慣病です。
3. どんな症状がでるの?
腎機能が低下していても、初期段階ではほとんど自覚症状が現れません。そのため、「沈黙の臓器」とも呼ばれ、気づかないうちに病気が進行していることが非常に多いです。

4. 症状が出にくいから検査がとても大切です
腎機能障害の早期発見には、健康診断や特定健診での以下の検査が非常に重要です。
• 尿検査:
* たんぱく尿: 腎臓が正常に機能していれば、たんぱく質は尿に漏れません。尿にたんぱく質が混じる(陽性)場合は、腎機能低下の重要なサインです。
* 血尿: 尿に血液が混じる状態。
• 血液検査:
* クレアチニン(Cr): 筋肉で作られ、腎臓から排泄される老廃物です。腎機能が低下すると血液中の値が上昇します。
*eGFR(推算糸球体ろ過量): クレアチニンの値や年齢、性別から計算される、腎臓が老廃物をろ過する能力を示す値です。この値が低いほど腎機能が低下しています。
• 画像検査:
* 超音波(エコー)検査: 腎臓の大きさや形、結石や嚢胞の有無などを調べます。
• 腎生検: 診断が難しい場合などに、腎臓の組織の一部を採取し、顕微鏡で調べる精密検査です。
5. 治療するには?
一度悪くなった腎臓の機能を完全に元に戻すのは難しいですが、適切な治療によって腎機能の低下のスピードを遅らせることができます。
 生活習慣の改善(食事療法・運動療法)
生活習慣の改善(食事療法・運動療法)
治療の基本であり、最も重要です。
• 厳密な血圧のコントロール: 目標血圧(通常130/80mmHg未満)を目指します。
• 食事療法:
*減塩: 塩分の摂りすぎは血圧を上げ、腎臓に負担をかけます。1日6g未満が目安です。
* たんぱく質の制限: 腎機能のステージに応じて、医師や管理栄養士の指導のもと、過剰なたんぱく質の摂取を控えます。
*カリウム、リン、水分の調整: 腎不全が進行すると、これらの排泄も難しくなるため、制限が必要になります。
• 禁煙: 喫煙は腎機能低下を加速させます。
• 適度な運動: 医師の許可のもと、無理のない範囲で継続します。
 薬物療法
薬物療法
腎機能保護のために、主に以下の薬剤が使われます。
• 降圧薬(特にRA系阻害薬): 血圧を下げるだけでなく、腎臓を保護する作用が強い薬です。
• 血糖降下薬: 糖尿病性腎症の場合、血糖値を厳密にコントロールします。
• 貧血治療薬(エリスロポエチン製剤など): 腎性貧血がある場合に使用します。
• 脂質異常症治療薬: 高いコレステロール値を改善し、動脈硬化の進行を防ぎます。
 腎代替療法(末期腎不全の場合)
腎代替療法(末期腎不全の場合)
腎機能が末期腎不全の状態(eGFRが15未満)まで低下し、尿毒症などの症状で生命維持が困難になった場合に行われます。
• 血液透析: 週に数回、医療機関で血液を機械に通して老廃物や水分を取り除く治療。
• 腹膜透析: 自宅で、自分のお腹の中の膜(腹膜)を利用して老廃物などを取り除く治療。
• 腎移植: 健康な腎臓を移植する治療。
6. 腎臓を守るには?
腎臓を守るために、患者さま自身ができることはたくさんあります。


早期発見・早期治療が、腎臓を守るための鍵です。定期的な検査を欠かさず、気になる症状があればすぐに当院にてご相談ください。
~~ 医療法人社団 俊爽会 理事長 小林俊一 日本内科学科 総合内科医 監修 ~~
健康や病気について学べるクリニック
総武線平井駅北口から徒歩4分 仁愛堂クリニック
2025.12.01更新
 こんにちは!仁愛堂クリニックです。年末年始やお祝い事などで、ついごちそうやお酒が進んだ後、「急に足の親指の付け根が激しく痛んだ」という経験はありませんか?
こんにちは!仁愛堂クリニックです。年末年始やお祝い事などで、ついごちそうやお酒が進んだ後、「急に足の親指の付け根が激しく痛んだ」という経験はありませんか?
それは、もしかしたら**「痛風(つうふう)」**かもしれません。
その痛みは、「風が吹くだけで痛い」と言われるほど激しいもので、日常生活に大きな支障をきたします。
痛風の正体は「尿酸の結晶」
痛風は、血液中の**尿酸(にょうさん)という物質が増えすぎてしまう病気です。この尿酸値が高い状態を「高尿酸血症(こうにょうさんけっしょう)」**と呼びます。
尿酸は、体内で細胞が新陳代謝で壊れたり、食事に含まれるプリン体が分解されたりする際に生まれる老廃物です。通常は尿として体外に排出されますが、過剰になりすぎると排出が追いつかなくなります。
血液中の尿酸が飽和状態になると、関節などで針のような鋭い結晶となり、それが剥がれ落ちた際に体内の免疫細胞が攻撃を始めます。この免疫の過剰な反応こそが、あの激しい「痛風発作」の正体なのです。
~痛風を放っておくと起こる怖い合併症~
「発作の痛みはつらいけれど、数日で治まったから大丈夫」と自己判断してはいけません。
痛風発作が治まっても、高尿酸値の状態が続いている限り、体の中では病気が進行しています。
尿酸の結晶は、関節だけでなく、さまざまな臓器に沈着していきます。
◉腎臓の障害(痛風腎): 腎臓に尿酸が溜まり、腎臓の機能が徐々に低下します。
◉尿路結石: 尿酸が結晶化して、尿の通り道(腎臓、尿管、膀胱など)に結石を作ります。激しい腹痛や血尿の原因となります。
さらに怖いのは、高尿酸血症が生活習慣病の引き金になることです。高尿酸値の方は、高血圧、脂質異常症(高脂血症)、糖尿病などを合併しやすいことが分かっています。これらはすべて、動脈硬化を進行させ、‘‘心筋梗塞‘‘や‘‘脳卒中‘‘のリスクを高めます。
~「高尿酸値」を招くのはプリン体だけではありません!!~
痛風対策というと、「プリン体の多い食品を避ける」というイメージが強いかもしれませんが、尿酸値を上げる原因はそれだけではありません!!レバー、魚卵、干物などはもちろん注意が必要ですが、最近特に注目されているのが**「果糖(フルクトース)」**です。
▲清涼飲料水やジュース:飲みすぎると、果糖が体内で尿酸の合成を促進し、同時に尿酸の排出を妨げてしまいます。
▲アルコール(特にビール):アルコール自体が尿酸の生成を促し、排泄を邪魔します。特にビールはプリン体も多いため、ダブルで危険です。
▲水分と運動習慣水分不足: 尿量が減ると、尿酸が体外に出にくくなります。意識して水を飲むことが大切です。(ただし、甘いジュースや清涼飲料水はNGです。)
▲激しい運動: 激しい無酸素運動は、一時的に尿酸値を上げてしまうことがあります。無理のない**有酸素運動(ウォーキングなど)**を心がけましょう。ストレスを溜めないことも、尿酸値を安定させる秘訣です◎
痛風や高尿酸血症は、生活習慣を見直し、適切にお薬を使うことで、発作を防ぎ、合併症のリスクを大幅に減らすことができる病気です。早期発見・早期治療の重要性ご自身の尿酸値を知るには、健康診断(健診)を受けることが最も確実です。
当院では、江戸川区の皆様の特定健診をはじめ、各種健康診断を実施しています。
痛風発作がなくても、血液中の尿酸値が7.0{mg/dL}を超えていたら高尿酸血症**です。発作を起こす前に、生活指導や必要に応じた薬物療法を開始することが大切です。
当院の医師や管理栄養士は、痛風や生活習慣病に関する豊富な知識を持っています。専門的なアドバイスのもとで、患者様一人ひとりのライフスタイルに合わせた食事・運動の具体的な改善プランを一緒に考えます
「このくらい大丈夫かな?」という小さな不安でも、お気軽に当院にご相談ください。私たちは、皆様が健康で質の高い生活を送れるよう、ご家族の皆様も含めてサポートいたします。
高尿酸血症は、沈黙の病気です。発作の痛みを経験する前に、ぜひ一度、当院で健康チェックをしてみませんか?
このブログ記事を通じて、患者様がご自身の健康について深く考え、「なるほど!」と納得し、ご家族やご友人にも情報をシェアしていただけると幸いです。
お電話でのご予約・またはWebサイトからのご予約を心よりお待ちしております。
~~監修 医療法人社団 俊爽会 理事長 小林俊一 ~~
日本内科学会 総合内科専門医
健康や病気について学べるクリニック
総武線平井駅北口から徒歩4分 仁愛堂クリニック

