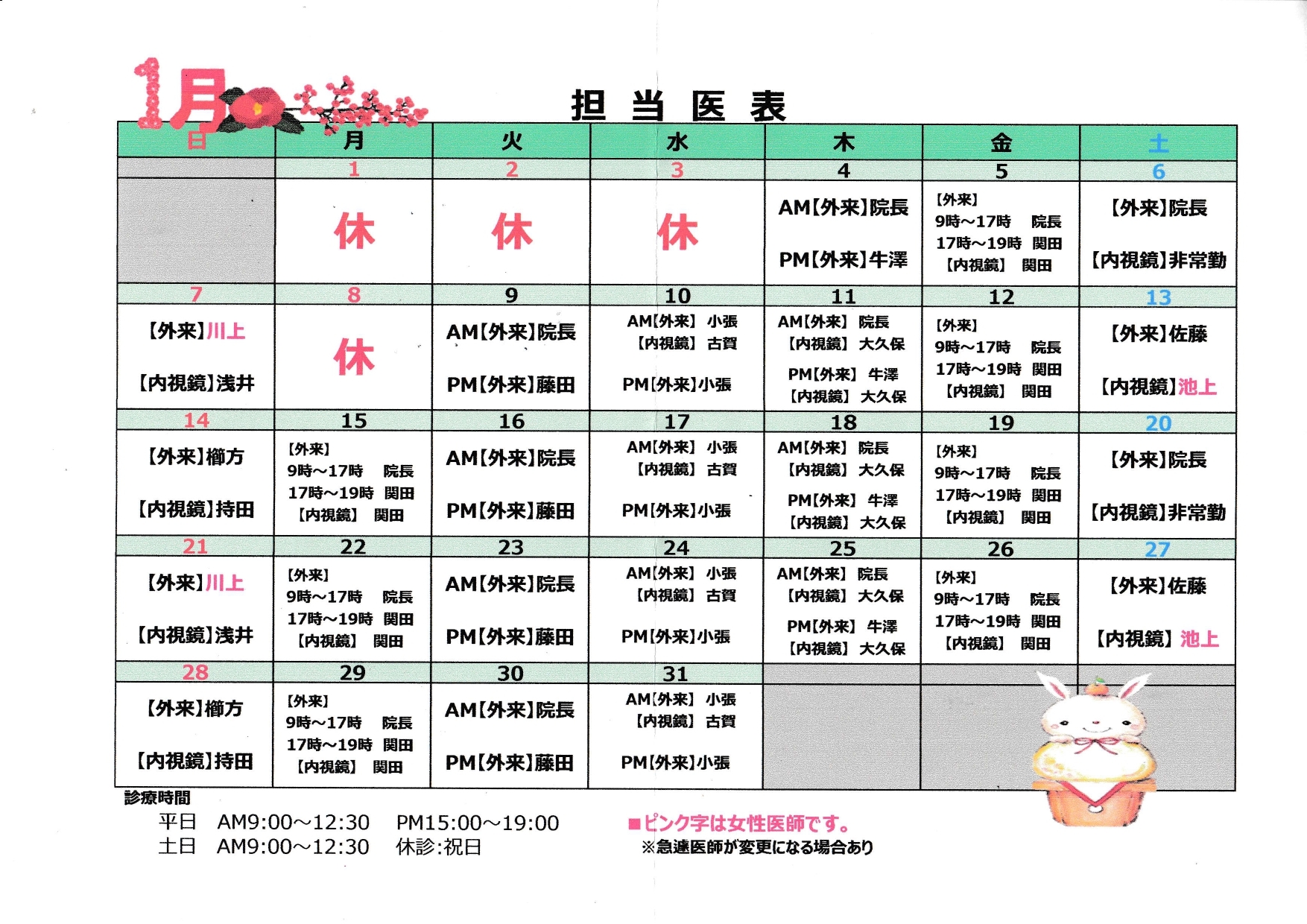
俊爽会の法人理念について
2024.01.25更新
先日、スタッフブログで、法人理念を共有するために、「理念について考え、どういう行動ができたか」を各スタッフに問診し、毎週ミーティングの際に、報告しています。とお話ししましたが、
今日は、少し掘り下げて、当院の法人理念についてお話しさせていただきます。
俊爽会は、3つの理念を軸に、安心・安全な医療の提供を通じて、生き生きとした健康づくりに貢献し、地域の皆様の更なる自己実現や社会貢献のお手伝いができる医療機関を目指しています。

全人的医療
患者様の様々な症状の訴えに対応する総合診療と、クリニックから、そして医師から提案する予防医学に重点を置いた「全人的医療」を提供します。
地域医療
地域の「町医者」として、患者様の初期診療の窓口(家庭医・かかりつけの医院)となるクリニックを目指します。
重病、高次は治療が必要な場合には、症状に適した病院へ、すぐに紹介、転院ができるよう周辺の医療機関、大病院とも連携を取り迅速な対応を務めていきます。
チーム医療
スタッフ教育に力を入れ、一人一人がスキルアップする事で、より良い対応、診療、チーム医療ができるようになり、クリニック全体が成長していく事を目指します。
地域の町医者として、患者様の初期診療の窓口たりえるクリニックを目指して、より多くの方の健康に寄与していき、地域のかかりつけ医として、あらゆるお悩みに対応していきたいと思っております。お身体のことで何かお困りのことがありましたら、まずはご相談いただけたらと思います。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。





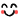
 専用停車場所
専用停車場所 )をおいしく頂きながらの勉強会で、訪問看護についてわからないことなど色々とお聞きし、とても有意義な時間となりました。
)をおいしく頂きながらの勉強会で、訪問看護についてわからないことなど色々とお聞きし、とても有意義な時間となりました。