7月担当医表
2023.06.30更新

★急遽、医師が変更になる場合があります。
2023.06.20更新
脂質異常症(高脂血症)について、よくある質問をまとめてみました。
Q:脂質異常症とは何ですか?
A:脂質異常症は血液中の中性脂肪(トリグリセライド)や、LDLコレステロール(いわゆる悪玉コレステロール値)が基準より高い、またはHDLコレステロール(いわゆる善玉コレステロール値)が基準より低い状態のことをいいます。以前は高脂血症と呼ばれていました。
… … … … … … … … … … … … … … …
Q:どのような症状がありますか?
A:脂質異常症から起こる自覚症状はほぼ皆無で、ほとんどの場合は定期検診などで数値の異常を指摘されて初めて判明します。脂質異常症からの動脈硬化が「沈黙の病気」といわれるのはそのためです。脂質異常症には他の病気に付随して発症する続発性のものがあり、
例えば
・甲状腺機能低下症
・副腎皮質ホルモンの分泌異常
・糖尿病
・腎臓病
・肝臓病
などが挙げられます。
このような病気に伴って発症する場合には、各病気の症状がきっかけとなって判明するケースもあります。
… … … … … … … … … … … … … … …
Q:原因は何ですか?
A:脂質異常の状態になる原因としては、遺伝的な要素、過食、脂肪の多い食生活、運動不足、ストレスなどが関係しています。
特に近年、国内で脂質異常症の患者が増えた背景には、食の欧米化が進んで動物性脂肪の多い食事が増えたこと、車の普及などによって慢性的な運動不足の状態にあることなどが関わっているといわれています。
コレステロール値が高くなる原因としては脂肪の多い肉や卵、乳脂肪分の多いバター、チーズ、即席麺などの食べ過ぎが挙げられます。
中性脂肪値が上がる原因となるのは、果物や甘いお菓子の食べ過ぎ、お酒の飲み過ぎなどです。またタバコを吸うとHDLコレステロール値が低くなり、脂質異常の状態になりやすいことも判明しています。さらに運動を怠ると体内で消費されるエネルギーが減り、ますます脂質の代謝が悪化してしまいます。
大半の脂質異常症は成人以降の食生活、運動不足、体重増加などが原因となって起こるといわれています。
… … … … … … … … … … … … … … …
Q:放っておくとどうなりますか?
A:コレステロール値に異常がある(特にLDLコレステロール値が高い)と、動脈硬化が進み、脳梗塞、心筋梗塞など血管系の病気が起きやすくなります。中性脂肪値が高いと急性膵炎を起こすこともあります。家族性高コレステロール血症では皮膚やアキレス腱等に黄色腫が発見することもあります。
・脳梗塞、脳出血
・心筋梗塞、狭心症
・大動脈瘤、大動脈解離
・閉塞性動脈硬化症
・腎臓障害
… … … … … … … … … … … … … … …
Q:検査はどのように行いますか?
A:脂質異常症の診断は血液検査で行います。
脂質異常症の程度が強い場合には、それが分かった段階で心臓の異常がないか、動脈硬化が進んでいないかなどを、心電図や心臓超音波(エコー)検査、頚動脈超音波(エコー)検査などで確認します。
当院では予約にて超音波(エコー)検査を行っております。
また高脂血症がある方は、高血圧や糖尿病、高尿酸血症を合併しやすいので、こちらの精査も行います。
… … … … … … … … … … … … … … …
Q:どのような予防法がありますか?
A:まずは食事や運動を含んだライフスタイルの改善を行いましょう。
・禁煙する
・食生活を見直す
・運動量を見直す
・適正体重に近づけると同時に内臓脂肪を減らす
… … … … … … … … … … … … … … …
2020年厚生労働省より、脂質異常症がある場合には重症化を防ぐためにコレステロール摂取量を1日200mg未満に抑えることが望ましいと発表されました。
動物性脂肪の代わりに魚や植物性の油を多く摂ること、コレステロールの吸収を抑える食物繊維を多く摂ること、マーガリンなどに含まれるトランス脂肪酸の過剰摂取を避けること、アルコールを控えめにすることなどです。また1日30分以上の有酸素運動を取り入れることも推奨されます。ウォーキング、水泳、サイクリングなどです。
有酸素運動は15分以上続けると効率よく脂肪が燃えだすため、1回15分以上行うのが望ましいです。
日常生活で運動をする時間をつくるのが難しい場合は、現在の生活パターンを変えずにできる運動が一番現実的です。
たとえば、通勤時に「バス停一つ分歩く」「自転車で行くのを徒歩にする」「エレベーターやエスカレーターを使わず、階段を使ってみる」などです。雨の日は無理をせず、最低週3回以上を目標にするのが続けやすいポイントかもしれません。
おわりに
動脈硬化の進行具合は体質や日々の生活習慣が関係する為、人によってさまざまです。
遺伝を含めた自分の体質や、生活習慣、現在治療中の病気などをひっくるめて、動脈硬化を起こさずに若い血管のままで元気に生活するにはどうしたらいいのか、じっくり自分に向き合って考えてみてください。
脂質異常症は、動脈硬化を起こす一番大きな原因ですが、ひとりひとりが、自分にとって必要な予防法を実践すれば防げるものです。症状がないうちから始め、続けられるよう、まずは生活習慣の工夫から始めてみてください。
当院で受診、治療が可能です。
管理栄養師による指導も実施しておりますのでお気軽にお問合せ下さいませ。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。
2023.06.10更新
【飛沫感染と空気感染について】
昨今の新型コロナウィルス感染症や季節性インフルエンザ感染症にて手洗い・うがい、マスク装着によりある程度の予防になることは周知されていると思います。しかし、一般的なマスク装着だけでは予防できない感染症も存在します。今回、特にマスク装着だけで予防しきれない空気感染について説明したいと思います。
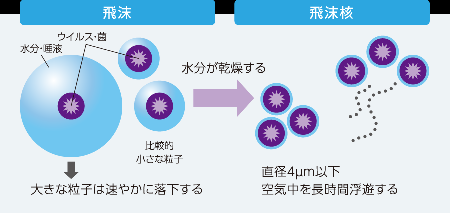
【飛沫と飛沫核】
飛沫感染と空気感染の違いについて説明する前に飛沫と飛沫核について理解しておくことが重要です。
例えば誰かがくしゃみや咳をすると唾液等の水分を多く含んだ粒子が飛散します。粒子の大きさはおよそ5~100μmとされています。この粒子を飛沫といいます。
そして飛散した飛沫の水分が蒸発したさらに小さな粒子も飛散します。この粒子の大きさは4μm以下です。この粒子を飛沫核といいます。飛沫核はサイズによってエアロゾルと呼ばれることもあります。
60 μmを超える大きな飛沫は、通常の呼吸(<1 m/s)では感染者から0.5 m以内、話す場合(<5 m/s)には1 m以内、咳をする場合(<10 m/s)には2 m以内、くしゃみをする場合(20–50 m/s)には3–6 m以内で、重力沈降で床面に沈着して気中からなくなるもしくは水分が蒸発して飛沫核になるとされています
【飛沫感染と空気感染】
以上の説明をみて、どれが飛沫感染か空気感染か想像ついたと思います。飛沫を吸い込んだ感染を飛沫感染、空気中を長く漂う飛沫核を吸い込んだ感染を空気感染といいます。
ここから、しばらく新型コロナウィルスの感染経路についてお話しします。
今年5月8日より5類感染症となった新型コロナウィルスですが、昨年より海外にて感染経路は二転三転していました。
当初は新型コロナウィルス感染症が飛沫感染や接触感染により起こるとされてきました。しかし昨年3月WHOでは気管挿管など医療行為が行われる「特定の状況や環境」に限って空気感染が起こりうると発表。一般的な経路とはせず、公式ツイッターで「新型コロナ感染症は空気感染ではない」とはっきり否定していました。
同7月に「エアロゾル感染が発生する可能性は否定できない」としましたが、「混雑して換気が不十分な屋内で、感染者と長時間、短い距離で接する状況ならば」と条件をつけていました。
1年以上たった今年4月末、ウェブ上のQ&Aを更新。ウイルスはくしゃみや呼吸のときに口や鼻から出る粒子で広がるとし、この粒子は「大きな飛沫から小さなエアロゾルまで様々」と明記しました。エアロゾルも一般的な経路の一つと認めています。
米疾病対策センター(CDC)も、見解を二転三転しました。現在は解説サイトで、主要な感染経路の一つとして、「エアロゾル粒子を含む空気を吸い込むこと」を挙げています。
英政府のウェブサイトには、「空気感染はウイルスが広がるうえでの、とても重要な方法です」とされています。
国内においても飛沫中の新型コロナウイルスについては、<1 μmの液滴では検出されず、1~4μmで>4 μmより高いもしくは同等だったという報告が挙げられました。
【空気感染】
新型コロナウィルスではエアロゾル感染という言葉を使いましたが、ここで空気感染という言葉を使います。
空気感染で起こりえる感染症は一般的に麻疹(はしか)、結核菌、水痘、ノロウィルス(食毒処理が不十分な場合)等が挙げられます。
特に麻疹の感染力は非常に高く一般のマスクではほぼ防げず、新型コロナウィルスの感染力の6~10倍とされています。ワクチン未接種で免疫耐性がないとその空間にいるだけでほぼ感染するともいわれます。換気もさることながら対策はワクチン接種が最も有効とされています。
また結核菌。戦時中よりも格段に死亡率が激減しているものの、なかなか0にはなっていません。志望者の8割以上は戦時中を経験した高齢者です。戦時中感染し発症、治療が不完全だと肺の奥で潜伏し免疫抵抗力が落ちた際いっきに再度暴れます。大昔では、結核菌感染者いた病室では目張りしホルマリンを散布していた時代がありましたが今そのようなことしている病院はありません。空気感染なのでまったく意味がなく、とにかく数時間の換気で対処します。マスクもN95マスクも用います。結核菌の培養検査も特殊です。一般的な細菌培養は長くても3日ほどですが、結核菌は液体培地で6週間、小川培地で8週間かかります。TB-MAC PCR方では最短翌日には有無がわかり非定形抗酸菌か結核菌か鑑別できますが薬剤感受性試験を行うと更に小川培地で8週間増菌するので非常に時間がかかります。近年では多剤耐性型結核菌も増加し古くて新しい感染症として危惧されています。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。
2023.06.09更新
胃がん検査受診促進期間として、6月1日(木)~7月31日(月)の期間限定で特別価格でご提供いたします。
対象となる検査は胃内視鏡検査を含む3コース(経鼻胃カメラ・シンプル検査、胃カメラ日帰りシンプルドック、胃カメラ日帰りシンプルドックプラス)です。
価格やコース内容、ご予約につきましては、当院までお気軽にお問い合わせください。
ぜひこの機会に内視鏡検査を受けましょう!
2023.05.27更新
現在、発熱外来、風邪症状で受診希望の方は、予約制ではありませんので、直接、来院していただければ、順番に診療が受けられます。
★受付時間★
平日:午前 9時~12時10分 午後 15時~18時30分
土・日曜:午前 9時~12時10分
新型コロナウィルス感染症の分類について、2023年5月8日より「2類相当」から季節性インフルエンザと同じ「5類」に引き下げられました。
ただ当院では、当面の間、今まで通り感染防止策を行った上で診察を行います。
症状によって診療内容や行う検査も違いますので、順番が前後する事もあり、1~2時間程度の待ち時間が発生することがあります。
尚、当院は基礎疾患を抱えた方の、来院も多いため、そのような患者様と同じ待合室では待機できないので、部屋を隔離しての対応となります。ただし、当院は狭い為、部屋に限りがございまして、場合によっては、外での待機となる可能性もございます。
(付き添いの方は、最初から外での待機となります。)
検査の窓口負担分は、「5類」前は公費で支援されているため患者の負担はありませんでしたが、「5類」になった現在、自己負担分が発生します。
金額等お知りになりたい場合は、スタッフに聞いて下さい。
15歳未満の方は、曜日によっては、受診できない場合がございますので、電話にてお問合せ下さい。
何卒、ご理解の程、宜しくお願い致します。
2023.05.25更新
【肝炎について】
肝炎は、何らかの原因により肝臓に炎症が生じる疾患です。炎症により肝臓の細胞が破壊され、肝臓の機能が次第に低下していきます。肝炎の原因として最も多いものは、ウイルスの感染によって肝臓に炎症が起こる「ウイルス性肝炎」です。肝炎の原因となるウイルスは、主にA・B・C・E型の4種類が知られています。D型ウイルスによる感染は、日本ではめったに起こることはありません。特に慢性化しやすいとされているのはB型ウイルスとC型ウイルスによる肝炎です。
肝炎は治療せずに放置すると、肝硬変や肝がんなどのさらに重い疾患に進展していく場合があるため、早期発見、早期治療が非常に大切です。
・発熱、喉の痛み、頭痛などの風邪の様な症状
・食欲不振
・全身がだるい
・吐き気
・腹痛
・発疹
・皮膚や白目が黄色くなる
・尿が茶色くなる
などの症状が出現することがあります。
●A型肝炎
貝類や海外旅行での飲食によって感染します。日本は衛生環境が良くワクチンもあることから、大流行することはないと考えられています。急性肝炎の原因になりますが、劇症化(肝炎が急激に悪化し、肝細胞が大量に壊れて機能しなくなった「肝不全」といわれる状態)する症例は少なく、治癒して慢性化することはありません。
A型肝炎ウイルスの治療
慢性化することはなく、ほとんどが自然治癒します。食欲不振などに対する薬の投与を行うことがあります。肝臓に負担を与えないように糖類中心の低カロリー食が推奨されています。
●B型肝炎
輸血や出産、入れ墨、性交渉、針刺し事故などにより感染します。日本では1986年にワクチンが導入されたため、若年者の感染は減少しています。また、2016年10月よりユニバーサルワクチネーションが始まったことから今後はさらに感染は減少すると予測されます。出産後、乳児期に感染するとキャリアになり、慢性肝炎、肝硬変、肝がんへと進展する場合があります。成人で感染した場合は急性肝炎となり、一部は劇症化しますが、大部分は治癒します。しかし、外国由来のウイルス感染ではキャリア(B型肝炎ウイルスが肝臓内にすみつき、感染が持続している状態)になる場合があります。
また、劇症肝炎はB型肝炎ウイルスの感染によるものが多く、劇症肝炎のうち40%がB型肝炎によるものと言われています。
※ユニバーサルワクチネーションとは
世界保健機構(WHO)は1991年、B型肝炎に関連した肝硬変・肝がんの発生を減らすため、B型肝炎ワクチンのユニバーサルワクチネーション(生まれたすぐの子供たちへのワクチン接種)を実施するよう全世界へ勧告し、日本を含め180か国以上の国で導入されました。さらに日本では、2016年10月から定期接種の対象になっています。
B型肝炎ウイルスの治療
インターフェロンや核酸アナログ製剤を用いて、ウイルスの活動を抑え、肝臓がさらに障害されることを予防します。現在の治療法では、ウイルスを完全に排除することは困難とされているため、肝硬変や肝がんなどのさらに重い疾患に進展させないことが治療の目標となります。
●C型肝炎
輸血や血液製剤、刺青により感染します。ワクチンはありません。感染しても肝炎は重症化せず、急性肝炎としての自覚症状がない場合もあります。劇症化は稀です。約30%ではウイルスが排除されますが、約70%はキャリアになり、慢性肝炎に移行します。肝硬変や肝がんに進展する原因のもっとも大きな要因となっています。
(※現在医療現場で使用されている輸血用血液や血液製剤は厳密な検査が行われているため感染は報告されていません)
C型肝炎ウイルスの治療
近年、C型肝炎ウイルスに対する薬は急速に進歩しています。医師の指導のもと正しい治療を選択することで経口薬(直接作動型抗ウイルス薬)によってウイルスを90%以上排除できるといわれています。これらの新しい薬により、ウイルスの完全な排除が治療の目標となります。なお、経口薬を使用しない場合には、注射薬(インターフェロン)を用いることもあります。
●E型肝炎ウイルス
豚、猪、鹿などの動物が保有するウイルスにより人にも感染します。患者は従来、発展途上国に多いと考えられてきましたが、最近では日本でも感染が確認されています。ワクチンもないため、生肉を食べないことが唯一の予防策となります。
E型肝炎ウイルスの治療
慢性化することはなく、ほとんどが自然治癒します。食欲不振などに対する薬の投与を行うことがあります。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。
2023.05.11更新
潰瘍性大腸炎について
【潰瘍性大腸炎とは?】
潰瘍性大腸炎とは、大腸・小腸の粘膜に慢性的な炎症または潰瘍を引き起こす病気です。
日本では、難病の一つに指定されており、潰瘍性大腸炎の患者数は10万人に100人程度とされています。
また、若年者から高齢者まで幅広い年代で発症する可能性があり、男女差はありません。
【原因】
潰瘍性大腸炎の明確な発症原因は、現在明らかになっていません。
ですが、家族内に発症者がいるケースも多く、何らかの遺伝的な要因が関与していると考えられています。
また、食生活の乱れ、衛生状態の変化といった環境要因も影響していると考えられています。
【症状】
潰瘍性大腸炎の主な症状として、血便・下痢・腹痛があり、まれに関節痛・皮膚症状が出現することがあります。
また、重症化すると発熱・めまい・動悸・息切れ・体重減少などの症状が起こります。
潰瘍性大腸炎は、大腸に炎症が起きる病気ですが、炎症が長年続くと大腸がんを併発することもあります。
【検査方法】
潰瘍性大腸炎が疑われた場合には次のような検査を行います。
・血液検査
炎症の程度を調べます
・便検査
便に血が混じっていないかを調べます。
また、下血を症状とする病気は潰瘍性大腸炎の他にも、感染性腸炎などもある為、細菌や感染症の検査も行います。
・内視鏡検査
炎症箇所を調べます。
更に、組織を採取し顕微鏡で観察する生検検査も行える為、症状が似ている病気との区別が可能であり、より正確に判断できます。
【治療方法】
潰瘍性大腸炎と診断されたら次のような治療方法があります。
・薬物療法
アミノサリチル酸製剤
ステロイド
免疫調整剤
免疫抑制剤
生物学的製剤
など
・血球成分除去療法
血液中から異常に活性化した白血球を取り除く治療法です。
・手術
薬物治療などを行っても症状が改善されない、大量の出血、大腸に穴が開く、大腸がんを伴う場合は手術によって大腸を摘出します。
【予防】
・食生活
潰瘍性大腸炎と食事の関係性は明確になっていません。
しかし、潰瘍性大腸炎は大腸に炎症が起きてしまっている病気なので、脂肪分の多い物や消化の悪い物のような腸に負担がかかる食事は避け、バランスの良い食事を心がけましょう。
・ストレス解消
過剰なストレスを受けると、腸内環境が悪くなってしまうこともあります。
ストレスは、あらゆる病気で症状を悪化させてしまう要因の一つでもある為、自分なりのリラックス方法を見つけ、上手にストレスを解消しましょう。
【最後に】
当院で、診察・内視鏡検査が可能です。
なにか気になることがございましたらご相談ください。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。
2023.04.30更新
クローン病について
【 クローン病とは 】
大腸および小腸の粘膜に慢性の炎症、または潰瘍を引き起こす原因不明の疾患の総称を炎症性腸疾患といいます。狭義にはクローン病と潰瘍性大腸炎に分類されます。
クローン病は主に若年者にみられ、発症年齢は男性は20~24歳、女性は15歳~19歳が最も多く見られます。口腔から肛門に至るまでの消化管のどの部分にも炎症や潰瘍が起こりえます。小腸と大腸を中心として特に小腸末端部が好発部位であり、病変と病変の間に正常な部分が存在することを特徴とします。
【 原因 】
原因ははっきりしておらず、国の難病特定疾患になります。遺伝的な要因が関与するという説、結核菌類似の細菌や麻疹ウイルスによる感染説、食事の中の何らかの成分が腸管粘膜に異常な反応を引き起こしているという説、腸管の微小な血管の血流障害説などがありますがいずれもはっきりと証明されたものはありません。
衛生環境や食生活が大きく影響しており、腸内細菌の善玉菌の減少に加えて動物性脂肪(肉類、ラード、牛乳や乳製品など)を多く含むジャンクフードやタンパク質を多く摂取し、生活水準が高いほどかかりやすいと考えられています。また、喫煙をする人は喫煙をしない人より発病しやすいと言われています。
【 症状 】
主な症状は下記の通りです。
① 腹痛
初期症状では下痢と腹痛が最も多く、半数以上の患者さんにみられます。腸に炎症が起こり、潰瘍ができるため腹部全体が痛みます。また、腸の狭窄があると、内容物が通るときに激しい痛みが起こります。
② 下痢・血便
小腸、大腸にも潰瘍ができるため、消化・吸収が悪くなり下痢を起こします。ときには粘血便も見られます。夜間にも下痢を起こす場合は悪化している可能性があるので注意が必要になります。
③ 発熱
炎症が起こっているので悪化に伴い発熱します。
④ 体重減少
消化・吸収が悪くなっているため栄養障害が起こり、体重が減少します。栄養障害は栄養素の消化・吸収率の低下や下痢、出血、タンパク漏出などによって栄養素が失われること、発熱、代謝亢進、潰瘍などの組織修復に消費されること、食事をしないことによって引き起こされます。
【 検査 】
① 血液検査
寛解状態の確認や、再燃・合併症を早期に把握するために行われます。炎症の有無や程度はCRP、白血球数、血小板数、血沈などで確認されます。基準範囲の値を超えている場合は体のどこかに炎症が生じている可能性が高いです。
② 便検査
小腸・大腸の出血を検査します。目に見えない程度の微小な出血も調べることができます。食べ物などの影響はなく、細菌培養検査により細菌性大腸炎ではないことを確認します。
③ 内視鏡検査
症状や血液検査によって経過を見ていきますが、適切な治療内容を決定するためには内視鏡検査で病変の状態を的確に把握することが必要となります。小腸や大腸の病変を観察とともに生検を行ったりします。
【 治療 】
現在、クローン病を根本から治療する方法は見つかっていないため下記の方法を組み合わせて症状の抑制・改善をしていきます。
① 栄養療法
炎症が落ち着いている場合は通常の食事も可能ですが、炎症がある場合は食事からの刺激を避けるため、吸収されやすい栄養剤を摂取したりする経腸栄養療法が行われます。経腸、腸閉塞などの合併症がある場合は静脈から必要な栄養素を投与します。
② 薬物療法
5-ASA製剤、副腎皮質ステロイド、免疫調整薬などの内服薬が用いられます。症状が改善された場合も、再発を予防するために内服は継続して投与します。
③ 外科治療
瘻孔、腸閉塞、膿瘍などの合併症がある場合は外科治療を検討する必要があります。
【 日常生活における注意点 】
過労やストレスなどによりクローン病が増悪する可能性があるため、十分な睡眠をとり、趣味を楽しんだりして疲れやストレスをためないようにしましょう。
また、食生活の見直し・改善も大切で、一般的に脂肪分や繊維分の少ない食事が推奨されています。
・比較的安全とされる食品
米、もち、うどん、α-リノレン酸系の油(えごま油、しそ油)、リンゴ、モモ、バナナなど
・避けたほうがいいとされる食品
牛、豚、バター、ラード、きのこ、ごぼう、もやし、ごま、ピーナツなど
【 最後に 】
内視鏡検査は当クリニックで受けていただくことができます。気になる症状があった際にはご相談下さい。
★内科専門医による総合医療、全人的医療を提供している仁愛堂クリニックです。総武線平井駅から徒歩4分と近いので、是非ご来院下さい。

